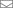Учёные напечатали на 3D-принтере модель опухоли, используя раковые клетки пациентов
Израильские учёные из Тель-Авивского университета использовали клетки больных агрессивной формы опухоли мозга (глиобластомой) чтобы напечатать на 3D-принтере модель опухоли. Эту модель авторы планируют использовать для проверки эффективности различных лекарств и методов лечения.
 Схема методологического подхода с использованием 3D-модели опухоли для скрининга лекарств и обнаружения мишеней
Схема методологического подхода с использованием 3D-модели опухоли для скрининга лекарств и обнаружения мишеней
Рак занимает место одной из ведущих причин смерти во всех странах, вне зависимости от уровня дохода и благосостояния населения. Чаще всего люди умирают от рака лёгких, толстой и прямой кишки, предстательной и молочной желёз, желудка и кожи. Только за прошлый год от этого заболевание умерло почти 10 млн человек.
Существует несколько методов лечения различных форм рака, но их эффективность напрямую зависит от корректной диагностики и самого лекарства. Исследование 2013 года показало, что примерно 30—40% больных раком получают неэффективные препараты. Речь идёт о значительном превышении затрат на лечение над количеством положительных результатов.
Учёные Тель-Авивского университета поставили целью сократить эту разницу путём проведения дополнительных исследований эффективности препаратов.
Большинство экспериментов с препаратами до их переноса на животных проходят на двухмерных культурах клеток in vitro. Они занимают огромную роль в исследовании, но не поддерживают специфичную архитектуру ткани и множественные функции клеток. Прогнозы работы препарата in vivo строится на основе экспериментов с человеческими клетками, пересаженными мышам, что занимает очень много времени и ресурсов. Кроме того, опухоли на пластике в чашках петри ведут себя совершенно иначе, что искажает результаты экспериментов.
Авторы исследования решили пойти другим путём и использовать раковые клетки больных глиобластомой для печати опухоли на 3D-принтере. Они опирались на опыт предыдущих исследователей, создавших компьютерные модели раковых клеток.
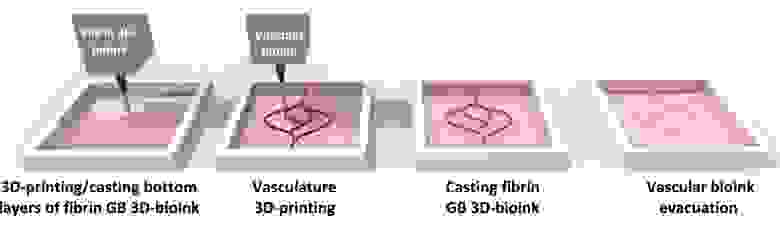
В начале исследования авторы создали основу из фибриногена и желатина. Для обеспечения правильной оценки поведения опухоли в среду добавили стромальные клетки костного мозга, обеспечивающие восстановление клеток и тканей. В ходе предварительных испытаний авторы выяснили, что выращенные в такой среде астроциты и микроглии полностью соответствуют по характеристикам аналогичным клеткам, растущим в мозге. А значит, среда подходит для воссоздания условий, близких к естественным.
Далее авторы напечатали функциональную сосудистую сеть, без которой невозможно поддерживать жизнь в раковой опухоли. Отсутствие сети приведёт к некрозу тканей, что существенно повлияет на результаты эксперимента. Сеть сделана из белков межклеточного матрикса и клеток, выстилающих сосуды.
В эту среду, максимально приближенной к естественным условиям, авторы поселили напечатанную из раковых клеток больных глиобластому. Среда получилась настолько подходящей, что смогла имитировать гематоэнцефалический барьер. Благодаря этому исследователи могли оценивать его целостность и функциональность в присутствии или отсутствии раковых клеток.
Получившуюся модель подключили к системе, имитирующей естественную подачу питательных веществ к клеткам, и в течение двух недель проверяли реакцию опухоли на разные методы лечения. В частности, оказалось, что повышенная экспрессия белка Р-селектина замедляет рост опухоли. В экспериментах на двухмерных клеточных культурах применение того же метода лечения не показало никаких результатов.
В будущем авторы планируют воссоздать разные типы и размеры опухолей. Исследователи хотят напечатать сотню маленьких опухолей и проверить на них разные препараты и их сочетания. Таким образом авторы будут перепроверять эффективность препаратов.
Материалы исследования опубликованы в статье »Microengineered perfusable 3D-bioprinted glioblastoma model for in vivo mimicry of tumor microenvironment» в журнале Science Advances DOI: 10.1126/sciadv.abi9119.