История редких нейродегенеративных заболеваний
Нейродегенеративные заболевания — группа медленно прогрессирующих болезней, затрагивающих работу нервной системы. Одни встречаются чаще, другие — реже. Они могут передаваться по наследству или быть приобретенными. Некоторые из них поддаются лечению, а для других лекарства еще не изобрели.
Сегодня мы поговорим о двух редких нейродегенеративных заболеваниях — болезни куру и фатальной семейной бессоннице (FFI). От первой в свое время пострадало целое племя в Папуа-Новой Гвинее, вторая до сих пор не дает покоя одному итальянскому семейству. На первый взгляд между этими болезнями ничего общего, но как обычно бывает в жизни, на самом деле все не так прямолинейно.
Болезнь куру

Почти никто в мире до 1930-х годов не знал, живет ли кто-нибудь в нагорьях Папуа-Новой Гвинеи. Общество оставалось в неведении до тех пор, пока австралийские золотоискатели не изучили местность и не обнаружили около миллиона человек.
Первые исследователи отправились в эту местность в 1950-е годы, и сразу же обнаружили нечто тревожное. В племени форе численностью около 11 тысяч человек ежегодно умирало 2% населения от неизвестной науке болезни. Племенные жители называли ее «куру», что означает «дрожь» или «порча».
Местные знали: если появились первые симптомы, то смерть неминуема. Сначала больные испытывали затруднения при ходьбе, что в дальнейшем приводило к полной потере контроля над конечностями. Они также утрачивали способность управлять своими эмоциями. По этой причине некоторые издания, которые впоследствии писали об этой болезни, называли ее «хохочущей смертью». Через год больные уже не могли вставать с пола, самостоятельно есть и контролировать свое тело. Эту болезнь подробно описали в 1957 году два врача: Даниел Карлтон Гайдузек и Винсент Зигас.
Форе были убеждены, что куру вызывают злобные шаманы. В первую очередь болезнь затрагивала взрослых женщин и детей младше 8 лет. Некоторые деревни полностью потеряли молодых женщин. Жители были одержимы в попытках спасти себя, потому что чувствовали, что их племя находится на грани вымирания.
Что же вызвало эту болезнь? Ответ на этот вопрос не давался ученым в течение многих лет. После того, как ученые проверили местность и исключили влияние загрязняющих веществ, они решили, что скорее всего болезнь генетическая. Это было первое главное заблуждение среди ученых относительно природы заболевания. Впоследствии ученые выяснили, что куру — не генетическая болезнь, поскольку она затрагивает женщин и детей в одних и тех же социальных группах, но не в генетических. Впервые куру появилась в северных деревушках на рубеже веков, а затем в течение долгих десятилетий двигалась на юг.
После того, как ученые исключили возможность передачи куру по наследству, они решили, будто болезнь — проявление медленного вируса. Чтобы подтвердить эту гипотезу, группа вплотную занялась исследованиями.
Позже Гайдузек и Зигас догадались, что происходит: болезнь связана с похоронными обрядами, принятыми в племени форе, а именно поеданием тел умерших. Во многих деревнях, когда человек умирал, женщины удаляли из тела мозг, смешивали его с папоротником и варили его в бамбуковой посуде. Оставшиеся части тела готовили на огне и съедали все, кроме желчного пузыря, в знак любви и печали. В ритуале участвовали в основном взрослые женщины, поскольку считалось, что их тела укрощали опасный дух, который будет сопровождать труп в мир иной. Иногда в честь праздника женщины давали небольшие порции такой пищи своим детям. Этим объясняется смертность среди женщин и детей.

Тем не менее, у ученых не было прямых доказательств теории. Тогда они провели эксперимент на шимпанзе: им ввели материалы мозга инфицированного человека. У животных проявились симптомы куру, что заставило ученых думать, будто причиной действительно является медленный вирус с аномально длительным инкубационным периодом: у людей он составлял от 2 до 23 лет. За открытие инфекционного характера болезни куру Карлтон Гайдузек удостоился в 1976 году Нобелевской премии по физиологии и медицине.
Позже его теорию признают ошибочной: агентом куру был не вирус, бактерия, грибок или паразит — это был совершенно новый по тем временам инфекционный агент, который не имел генетического материала, мог выжить при кипячении и при этом не являлся живым. Как позже выяснит группа ученых под руководством Стенли Прузинера, возбудителем куру окажется белок с аномальной третичной структурой и не содержащий нуклеиновые кислоты — прион.
Структура белка приона и его репликация имеет основополагающее значение в изучении куру. Хотя точные детали, касающиеся структуры прионов, изначально были неясны, Прузинер выдвинул три гипотезы. Он предполагал, что это либо вирусы, либо белки, связанные с небольшим полинуклеотидом, либо белки, лишенные нуклеиновой кислоты. В ходе многочисленных исследований удалось подтвердить последнее предположение ученого. В 1997 году Призонер получил Нобелевскую премию за открытие прионов — нового биологического источника инфекций.
В нормальных условиях эти клеточные белки безобидны, но они обладают способностью превращаться в устойчивые структуры, вызывающие ряд нейродегенеративных заболеваний, в том числе и куру. Прионы «подчиняют» своей воле здоровые белки и превращают их в себе подобных. В конечном счете такая своеобразная цепная реакция приводит к образованию количества прионов, достаточного для убийства пучков нервных клеток мозга.
Эти белки буквально превращают мозжечок в решето, пронизывая его насквозь, потому больной и теряет координацию движений. Они также образуют клубки, затрудняющие протекание естественных процессов в мозге. Как правило, больной куру проходит через три стадии. Предшествуют заболеванию головная боль и боли в суставах — общие симптомы, на которые больные зачастую не обращают должного внимания. На первом этапе человек с куру теряет контроль над телом, испытывают трудности в балансировке и поддержании осанки. На втором этапе, или «сидячей» стадии, человек лишается возможности ходить. Появляется тремор в конечностях и непроизвольные подергивания. На третьем этапе больной, как правило, прикован к постели и не способен контролировать большинство функций своего организма. Может проявляться слабоумие или изменение поведения. На этом же этапе у больного возникают трудности с глотанием и он теряет способность принимать пищу традиционным образом. В конечном итоге большинство больных куру умирают от пневмонии.

Заболеть куру можно только при поедании зараженного мозга или вступая в контакт с открытыми ранами или язвами больного, поэтому нельзя говорить о широкой распространенности этого заболевания. Тем не менее, именно изучение болезни куру привело к открытию прионов, которые вызывают ряд других нейродегенеративных заболеваний: фатальной семейной бессонницы, болезни Крейтцфельда-Якоба, синдрома Герстмана — Штраусслера — Шейнкера и других.
К сожалению, вылечить куру пока нельзя. Прионы, вызывающие эту болезнь, трудно поддаются разрушению. Мозг, в котором поработали эти клеточные белки, остается заразным даже если хранить его в формальдегиде в течение многих лет. Поэтому в данном случае лучшее лекарство — это профилактика. Так правительства и общества в середине XX века стремились предотвратить заболевание, препятствуя социальной практике каннибализма. С 1950-х годов племя форе отказалось от своих похоронных обрядов, и сейчас болезнь почти полностью исчезла. Сегодня куру диагностируется редко: симптомы, похожие на куру, с большей вероятностью указывают на другое серьезное неврологическое расстройство или губчатое заболевание.
Тем не менее, исследования болезни ведутся до сих пор. В 2009 году группа ученых Совета по медицинским исследованиям Великобритании обнаружила, что некоторые люди, пережившие эпидемию куру, несут в своем организме генетическую мутацию V127, которая придает сильное сопротивление болезни. Возможно, когда-нибудь ученым удастся найти лекарство, способное противостоять разрушительной деятельности прионов.
Фатальная семейная бессонница
В 1797 году в небольшом городке недалеко от Венеции родился человек по имени Джакомо. Члены его семьи, как правило, были все как на подбор: высокие, плечистые и мускулистые (впрочем, и нынешнее поколение сохранило за собой эти привлекательные черты). Однажды осенью 1836 года Джакомо свалился с необъяснимой болезнью, начал страдать от слабоумия. В конце концов болезнь окончательно приковала его к постели, где он лежал в мучениях без сна. Вскоре после этого он скончался.
У Джакомо осталось трое детей, один из них оставил после себя еще шестерых наследников. Следующие полтора века его потомки процветали: члены семьи становились видными итальянскими врачами и бизнесменами. Их состояние позволило бы им владеть 130 квартирами в Венеции, в том числе палаццо на Большом канале. Но параллельно с высоким положением в обществе в приходских книгах напротив каждой фамилии стояла запись о преждевременной смерти. На протяжении десятилетий в них фиксировались странности вроде эпилепсии, жара, лихорадки, сопровождающейся желудочным расстройством. Позже в свидетельствах о смерти членов семьи будут указывать менингит, энцефалит Экономо, болезнь Альцгеймера, лейкоэнцефалит, алкогольную энцефалопатию и другие заболевания.
На самом деле причина смерти во всех случаях была одна — фатальная семейная бессонница. Это генетическое заболевание не было официально определено до 1986 года. Оно настолько редкое, что долгое время только потомки Джакомо были единственными людьми на планете, пострадавшими от этой болезни. С тех пор было найдено еще 30 семей, подвергнувшихся фатальной семейной бессоннице.
Общая картина симптомов выглядит достаточно мрачно. Первые признаки фатальной семейной бессонницы можно обнаружить в возрасте 32–62 лет, средний возраст — 51 год. Но бывали случаи, когда болезнь наступала и в 18 лет, и в 72 года. Самым первым и главным признаком заболевания является прогрессирующая со временем бессонница.
На первом этапе больной будет пытаться компенсировать недостаток сна послеполуденной дремотой, но как правило, ему это не удается. Зрачки становятся крошечными, давление — повышенным. Наблюдается сильная потливость, у мужчин наступает импотенция. Около четырех месяцев он страдает от приступов паники и необъяснимых фобий.
В течение следующих месяцев борьбы с болезнью больной будет пытаться заснуть, но каждый раз, закрывая глаза, он достигнет максимум легкого оцепенения, транса. Мозг перестанет отдыхать. Панические атаки становятся серьезнее, и будут длиться еще около пяти месяцев.
 На третьем этапе общая бессонница вызывает быструю потерю веса и ограничения в умственном функционировании. Эта стадия длится около трех месяцев. На последнем этапе пациент полностью ослаблен и страдает от слабоумия и невосприимчивости к окружающему миру около полугода. Затем его ждет кома и смерть. Один из самых трагических аспектов болезни заключается в том, что несмотря на то, что больной демонстрирует все признаки деменции, он четко понимает то, что с ним происходит.
На третьем этапе общая бессонница вызывает быструю потерю веса и ограничения в умственном функционировании. Эта стадия длится около трех месяцев. На последнем этапе пациент полностью ослаблен и страдает от слабоумия и невосприимчивости к окружающему миру около полугода. Затем его ждет кома и смерть. Один из самых трагических аспектов болезни заключается в том, что несмотря на то, что больной демонстрирует все признаки деменции, он четко понимает то, что с ним происходит.
По меньшей мере 30 из потомков Джакомо умерли таким образом еще в прошлом веке — 13 с 1973 года и еще 7 за последнее десятилетие. Среди живых около 25 людей являются носителями гена, который вызывает это заболевание. В области Венеция в Италии, где до сих пор живет большая часть семьи, долгое время широко была распространена версия, что потомки Джакомо прокляты. Местные жители не перестают обсуждать трагическую судьбу семьи, что не может не отразиться на ее дальнейшем существовании. Молодым девушкам из этой семьи трудно найти себе спутника жизни, несмотря на их внешнюю привлекательность и приличное состояние. Доходит даже до того, что члены семьи не могут получить страховку.
В середине 80-х годов прошлого века историей потомков Джакомо заинтересовались итальянские газеты. Богатая семья с необъяснимой болезнью стала экзотикой. Внимание СМИ пришлось на то время, когда появились первые сообщения о новой европейской напасти — коровьего бешенства. Как выяснилось позже, обе эти болезни объединяют возбудители — прионы.
Почти в каждом случае фатальная семейная бессонница вызвана мутацией в гене PRNP. Эта мутация означает, что в белке, который содержит этот ген, аспарагиновая кислота заменяет аспарагин в позиции 178, превращая белок в прион. Но для возникновения болезни этого мало. Чтобы симптомы болезни проявились, в прионе должна присутствовать аминокислота метионин в позиции 129 протеина. Вместе с аминокислотами, аспарагином и метионином в этих конкретных позициях обычные прионы обретают патологическую форму.
Бывают редкие случаи, когда болезнь возникает не из-за изменений в генах. По состоянию на 2016 год зафиксировано только 24 таких случая. Здесь фатальная семейная бессонница возникает, когда некоторые из нормальных прионов человека спонтанно переходят в ненормальную форму, которая вызывает болезнь, а затем изменяет прионы в других клетках, как и в случае с болезнью куру.
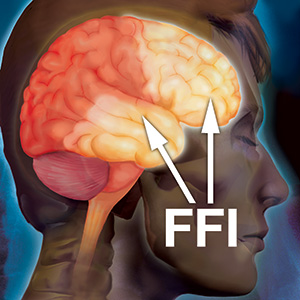
Прионы, обретающие аномальную форму, вызывают изменения в таламусе — области головного мозга, отвечающей за перераспределение информации от органов чувств (за исключением обоняния) к коре головного мозга. Эта же область управляет циклом сна и бодрствования, чувством равновесия, ощущением боли, аспектами обучения, памяти, речи и понимания языка. Даже эмоциональные переживания и характер зависят от таламуса.
Когда фатальная семейная бессонница вызывает мутацию в гене PRNP, она передается по наследству аутосомно-доминантным способом. Это означает, что для возникновения болезни достаточно наличия одного мутанного аллеля в неполовой хромосоме. В некоторых случаях человек наследует мутацию от пораженного болезнью родителя. В других случаях болезнь может возникнуть в результате новых мутаций в генах.
Человек с фатальной семейной бессонницей в 50% случаев передает ген своим детям. Иногда случается, что болезнь не передается по наследству при условии, что болезнь вызвана спонтанным изменением в прионах, а не обуславливается генетикой.
Как и куру, фатальную семейную бессонницу нельзя вылечить или замедлить ее прогрессирование. Можно только облегчить симптомы и создать максимально возможную комфортную обстановку вокруг больного.