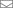Футуристичный подорожник: 3D-биопринтинг для лечения ран

Будучи пятилетним несмышленым ребенком, я отправился ловить бабочек недалеко от нашего деревенского дома, где я гостил у бабушки. Любопытство и жажда приключений потянули меня к земляному холму, на котором росли деревья с торчащими из земли корнями. Учитывая угол склона, это было отличное место для меня с братом, где мы могли играть в альпинистов, покоряющих неприступные вершины. Будучи там в этот день один, некому было мне подать руку, а потому вполне ожидаемо я сорвался и съехал вниз, использовав свою ногу в качестве сендборда. Оказавшись внизу, я понял, что руки/ноги вроде на месте, но правая нога явно не должна была быть багрового цвета. Оказалось, что внизу в земле был осколок стекла, который отковырнул мне кусок ноги. Когда я прибежал во двор, меня встретили бабушка и ее подруга, обе — учителя с многолетним стажем (математика и биология). В качестве лучшего средства от всех травм они применили старый-добрый подорожник, от чего приехавшая днем позже мама была в тихом ужасе. Тем не менее рана зажила, хоть и оставила болезненный шрам и по сей день. Эта затянувшаяся предыстория плавненько подводит нас к сегодняшнему исследованию, в котором ученые из Американского института физики (США) разработали методику печати многослойного заменителя кожи, применять который можно и для заживления ран. Из чего состоит искусственная кожа, как именно ее создают, и какими характеристиками она обладает? Ответы на эти вопросы мы найдем в докладе ученых. Поехали.
Основа исследования
На первый взгляд кожа кажется весьма простой частью нашего тела. Однако, заглянув глубже (буквально), становится ясно, что этот крупнейший орган организма человека не только обладает множеством функций, но и состоит из множества взаимосвязанных подсистем.
Строение кожи
Грубое разделение на слои позволяет выделить три основных составляющих кожи: эпидермис, дерма и гиподерма. В зависимости от степени тяжести повреждений, может быть затронут либо наружный слой кожи (эпидермис), либо все три. Порой серьезные травмы приводят к потере этих слоев в пораженном участке и, как следствие, потере функциональности, образованию рубцовой ткани и длительным восстановлением.
Авторы рассматриваемого нами сегодня труда отмечают, что на данный момент существует много вариантов искусственной кожи. Однако у них есть один важный общий недостаток — они не могут имитировать реальную кожу с точки зрения химических, механических и биологических функций. Если же учесть, что хронические раны, возникающие в результате травмы, операции или заболевания, представляют собой серьезную проблему для здоровья человека, то подобный недостаток нельзя назвать мелким.
Раны подобного рода возникают в результате дисбаланса в процессе заживления, часто вызванного инфекцией или чрезмерной выработкой цитокинов в ране. Часто это препятствует выходу раны из воспалительной стадии заживления. Следовательно, как это можно наблюдать при изъязвлении, подобное развитие событий может привести к некрозу близлежащих тканей и образованию еще большей раны.
В заживлении ран важную роль играет не только площадь пораженного участка, но и глубина раны. Те, кто имел дело с пролежнями, знает, что глубокие пролежни практически невозможно вылечить, а единственным вариантом убрать пораженные ткани становится оперативное вмешательство.
На сегодняшний день золотым стандартом лечения хронических ран является аутотрансплантат с разделенной толщиной (STSG от split-thickness skin graft). Однако донорский участок не всегда имеет достаточную толщину, чтобы компенсировать степень повреждения ткани. Кроме того, этот метод сопряжен и с другими проблемами: отторжение, инфекции, нехватка донорского материала и т.д.
Вполне логично, что спрос на альтернативу методу STSG есть. Однако в создании искусственной кожи есть свои проблемы, а именно сложность репликации архитектуры кожи как на микро-, так и на макроуровне.
Кожу обычно можно разделить на три основных слоя:
- эпидермис, который играет роль основного барьера между внешней средой и всем, что под ним;
- дерма, которая обеспечивает структурную поддержку и эластичность в качестве соединительной ткани между эпидермисом и подлежащими тканями;
- гиподерма, также обеспечивающая поддержку, защиту и контроль температуры, а также участвующая в хранении энергии и переносе питательных веществ; содержит сосуды, протоки, а также нейроны и волосяные фолликулы.
Относительно недавние исследования кожи показали, что гиподерма играет крайне важную роль в заживлении ран, а сам этот процесс происходит снизу вверх через фасцию*.
Фасция* — соединительнотканная оболочка, покрывающая органы, сосуды, нервы, выполняющая опорную и трофическую функции.
Таким образом, полученные из жировой ткани мезенхимальные стволовые клетки (ADSC от adipose-derived mesenchymal stem cell) могут вносить вклад в морфогенез эпидермиса, неоваскуляризацию и ускорение заживления ран.
В попытках перенести подобные особенности кожи на ее искусственный эквивалент было создано немало различных методик. Одной из самых многообещающих, по мнению авторов исследования, стоит считать SLAM (от suspended layer additive manufacturing; «Suspended Manufacture of Biological Structures»).
Преимуществом этого метода является свобода в выборе биочернил, сложности печати и размерах конструкции. В этом методе используется резервуар для суспензии, который обеспечивает поддержку каждого напечатанного слоя. Обычно поддерживающий материал требует определенных реологических свойств, в том числе разжижения при сдвиге и быстрого восстановления при возвращении в среду с нулевым сдвигом. Такое поведение было продемонстрировано жидкими гелями — суспензией микрогелеобразных частиц, которые обратимо образуют слабую сеть в отсутствие сдвига. За счет этого частицы легко деформируются, когда печатающая головка движется через них, быстро восстанавливая сеть вокруг нанесенных чернил и удерживая ее на месте на протяжении всего отверждения.
В рассматриваемом нами сегодня труде ученые используют SLAM метод для производства слоистых конструкций, содержащих клетки, структурные и механические свойства которых схожи с кожей человека.
Результаты исследования
Чтобы внедрение искусственной кожи во время имплантации было успешным, необходимо полностью воспроизвести всю сложность структуры настоящей кожи, в том числе и ее механические и химические характеристики.
Изображение №1
Было показано, что подвесное 3D-производство обеспечивает высокую степень индивидуализации, необходимую для достижения тканевых эквивалентов. Основная отличительная черта этого метода заключается в том, что для создания конструкции используется суспендирующая среда (жидкий гель), который поддерживает печать в состоянии низкой вязкости, пока конструкция не подвергнется полному отверждению (1a). Грубо говоря, конструкция создается в геле в подвешенном состоянии, а не слой за слоем на подложке.
Возможность провести полный процесс печати до отвержения готовой конструкции является ключевой особенностью, так как исключает наличие четко разделенных слоев и расширяет диапазон потенциально применимых чернил, включая в него чернила с гораздо более медленной кинетикой структурирования.
Система автоматизированного проектирования (САПР) была использована для разработки трехслойной конструкции, которая была напечатана с использованием разных чернил для каждого из слоев. Жидкое состояние биочернил во время обработки означало, что они оставались жидкими в процессе печати, а смешивание слоев на поверхности приводило к образованию структур, которые не расслаивались.
Имитация физико-химической и биологической архитектуры кожи была достигнута за счет тщательного проектирования трех слоев: эпидермального, дермального (как папиллярного, так и ретикулярного) и гиподермального (1c).
Структура внеклеточного матрикса (ECM от extracellular matrix) по всей конструкции была сформирована с использованием пектина — полисахарида, который образует гидрогели при ионотропном гелеобразовании и аналогичен полисахаридам в нативном ЕСМ (т.е. в ЕСМ настоящей кожи). Ранее проведенные исследования показали, что этот полимер может улучшить заживление, предотвращая преждевременное сокращение, чрезмерное рубцевание и деформацию кожи.
Чтобы еще больше имитировать состав кожи, пектин был смешан с коллагеном. Структура варьировалась за счет изменения соотношения между пектином и коллагеном. К примеру, в гиподермальном слое коллаген и пектин были смешаны в соотношении 1:1.
Использование относительно высокой доли пектина позволило ограничить мезенхимальные стволовые клетки жировой ткани (ADSC от adipose derived mesenchymal stem cell) внутри матрикса, обеспечивая при этом достаточную свободу для миграции окружающих клеток в структуру. ADSC участвуют в заживлении и регенерации, в стимуляции дермальных фибробластов, в усилении пролиферации и миграции, а также демонстрируют иммунорегуляторные способности, которые способствуют секреции факторов роста (коллагены и фибронектин), необходимых для хорошей интеграции трансплантата.
Дермальный компонент конструкции формировался за счет увеличения содержания коллагена до соотношения 2:1. Это позволило обеспечить более высокую плотность коллагена в дерме по сравнению с гиподермой. Изменения в дермальном слое, обеспечивающие репликацию как ретикулярного, так и папиллярного слоев, были достигнуты за счет изменения плотности клеток (1.5×106 и 3.0×106 клеток/мл соответственно). Такая концентрация имитирует оную в настоящей коже.
Затем кератиноциты высевали поверх дермального компартмента, чтобы сформировать эпидермис. Подобно естественному эпидермису, клетки были распределены внутри разреженного ECM по сравнению с богатой на ECM соединительной тканью, обнаруженной в дермальной и гиподермальной областях.
Важным аспектом применения 3D-печати в медицине является возможность индивидуальной настройки каждого отдельного трансплантат/имплант под ту или иную ситуацию. Следовательно, важно правильно настраивать параметры печати, чтобы достичь желаемого результата. На 1b показано влияние различных параметров (давление экструзии, скорость потока и диаметр сопла (ΦID)) на результирующую конструкцию.
Анализ параметров показал, что по мере увеличения ΦID и давления в системе теряется пространственное разрешение конструкции. Однако слишком малые значения параметров печати могут привести к потере точности из-за недостаточной экструзии биочернил и/или невозможности нанесения материала. Посему параметры необходимо было подобрать очень точно. В результате сравнительного анализа были установлены оптимальные параметры печати: скорость потока — 3.8 л/с; давление экструзии — 5 кПа и ΦID — 410 мкм.
Ученые также отмечают, что связь между параметрами печати и механическими свойствами чернил напрямую зависит от вязкости чернил, диаметра сопла и давления печати. К примеру, вязкость чернил важна не только для самого процесса создания конструкции (скорость потока чернил во время печати), но и для гистерезиса готовой структуры. Вязкость чернил может привести к большим напряжениям при прохождении через печатающую головку, что приводит к потере жизнеспособности клеток.
Данные о вязкости в зависимости от времени были получены для чернил на основе пектина с коллагеном или без него. В последнем случае коллаген был заменен на DMEM для учета эффектов раствора (изображение №2).
Изображение №2
Во всех случаях чернила демонстрировали явную псевдопластичность* (2a).
Псевдопластичность* — свойство, при котором вязкость жидкости уменьшается при увеличении напряжений сдвига (т.е. механического напряжения, которое возникает при деформации чистого сдвига).
Было замечено, что при смешивании раствора с коллагеном вязкость биочернил увеличивалась. Влияние коллагена на значения потока предполагает, что он обеспечивает определенную степень структурирования. При этом смесь 2:1 демонстрирует более высокую вязкость при более низких напряжениях сдвига, чем 1:1 (2b).
Для оценки гелеобразования и механических свойств дискретных слоев было использовано реологическое* исследование (изображение №3).
Реология* — раздел физики, изучающий деформационные свойства и текучесть вещества.
Кинетика гелеобразования, оцениваемая по изменению модуля накопления (G'), показала двухэтапный процесс: быстрое, а затем медленное увеличение модуля (3a).
Изображение №3
Объяснение модуля накопления (G') и модуля потерь (G'') на примере обычной мочалки.
Более детальное рассмотрение первых 5 минут гелеобразования показало, что, хотя системы можно разделить на три группы на начальном этапе гелеобразования (только коллаген; смесь; только пектин, т.е. от самого медленного к самому быстрому), степень гелеобразования сильно различалась.
При рассмотрении профиля только для коллагена пик модуля был сформирован при 84 Па с последующим медленным снижением. Предположительно, такое уменьшение было результатом того, что ионы кальция в системе (добавленные для имитации сшивающего агента) медленно диффундируют в гелеобразную структуру и внедряются в образования тройной спирали, в конечном итоге разрушая коллагеновую сеть.
Подобной картины не наблюдалось для систем типа «смесь», которые продолжали увеличивать модуль накопления, вероятно, из-за продолжающейся диффузии катионов в объем матрикса, увеличивая плотность поперечных связей.
Ученые отмечают, что контроль над профилями гелеобразования, хотя и не критичный, но все же важный аспект, предотвращающий агломерацию («склеивание» клеток) и/или осаждение. В рамках данного исследования этот контроль обеспечивается посредством пектина.
Линейная реология образцов оценивалась при динамических частоте и деформации. Частотные данные (3b) показали наличие реакций, типичных для гидрогелей, во всех четырех вариантах образцов: только пектин, смесь 1:1, смесь 2:1 и только коллаген.
Реологические данные предполагают наличие сложной микроструктуры, при которой непрерывная сеть обеспечивается пектином (1c), позволяя коллагену накапливаться в интерстициальной (между тканями) области. За счет этого свойства можно создавать двойную сеть и моделировать клетки коллагена без нарушения целостности всей конструкции.
Другими словами, использование определенных условий печати, а также определенного состава чернил позволило создать действительно многослойную конструкцию с модулями, сравнимыми с оными у реальной кожи. При этом жизнеспособность клеток после гелеобразования составила 77.9 ± 3.3% (3d).
Изображение №4
На следующем этапе исследования была проведена ex vivo (на живых тканях, но вне организма) имплантация созданной трехслойной конструкции.
На свиной коже была вырезана «рана». Хоть она и отличается по своим характеристикам от реальных хронических ран, она все же дает возможность оценить работоспособность созданной конструкции.
Механическое поведение конструкции определяли непосредственно после отверждения и сравнивали с поведением конструкции на 14-ый день после имплантации (4a). Данные сжатия показали старение материалов за время инкубации, при этом модуль Юнга увеличился с 4726 ± 172 до 6966 ± 1172 Па. Подобная картина связана с продолжающимся фибриллогенезом и перестройкой коллагена, укрепляющим сеть и приводящим к формированию более жесткого матрикса. Визуальный осмотр подтверждает вышесказанное, так как имплантаты со временем становились темнее (4b). Действительно, динамическое поведение способствует созданию среды, более согласованной с естественными механическими свойствами и изменениями микроструктуры коллагена, напоминая нормальные процессы заживления и регенерации ткани.
Сходство имплантата с кожей человека оценивалось через 21 день после имплантации с использованием гистологического окрашивания (4c).
Кожу можно легко разделить на три основные области: эпидермис, дерму и жировую ткань (состоящую из гиподермы и подкожной клетчатки), каждая из которых имеет собственную структуру. Хотя присутствие кальция в пектине позволяло связывать гематоксилин, запутывая пространственное распределение эозина (коллагена) внутри имплантата, сходство с кожей человека все же присутствовало. В частности, наблюдалось четкое различие между дермой и гиподермой, характеризующееся плотностью матрикса внутри каждого слоя.
Имплантаты дополнительно изучали посредством визуализации интерфейса ткань-имплантат на седьмой день (4d и 4e). Внутри дермы можно было увидеть четкое различие между тканью и имплантатом. Но непрерывная связь между тканью и матриксом конструкции предполагала полную интеграцию имплантата.
Гистологический анализ также показал наличие клеточных структур внутри дермы, а именно распространяющиеся по имплантату фибробласты. Также на 7-ой день можно было увидеть гиподермальную ткань внутри структуры имплантата (4e). Столь ранняя мобилизация ткани крайне важна для заживления глубоких ран, так как сам процесс заживления протекает за счет движения фасций внизу вверх.
В совокупности результаты опытов показывают, что созданная конструкция при правильно подобранных параметрах может успешно интегрироваться с окружающими живыми тканями, создавая при этом ключевые архитектуры и микроструктуры, которые можно обнаружить в настоящей коже.
Для более детального ознакомления с нюансами исследования рекомендую заглянуть в доклад ученых и дополнительные материалы к нему.
Эпилог
Порезы, царапины и прочие мелкие повреждения кожи случаются регулярно. Мы не уделяем им особого внимания, за исключением перекиси, немного зеленки и пластырь по необходимости. Однако многие люди страдают от хронических ран, который простым пластырем не залатать. Если же процесс заживления тканей все же протекает успешно, есть большая вероятность образования больших рубцов, которые не обладают теми же функциональными особенностями, что и неповрежденная кожа.
В рассмотренном нами сегодня труде ученые предложили новый метод создания многослойных структур с помощью 3D-печати, которые имитируют кожу не только с механической, но и с химической точки зрения.
По мнению авторов разработки, их детище может стать незаменимым инструментом для борьбы с серьезными ранами, сложность которых часто коррелирует не только с площадью пораженного участка, но и с глубиной. Кожа состоит из нескольких слоев, каждый из которых обладает своими функциями и свойствами. Если необходимо заменить недостающий участок кожи, этот важный аспект нужно учитывать. И созданная учеными искусственная кожа соответствует этому требованию, чего нельзя было сказать о многих ее предшественниках.
Возможность залечивать раны без образования шрамов это, конечно, радостная перспектива. Но вопрос эстетики не так важен. Куда важнее факт того, что подобного рода технологии могут облегчить жизнь многих людей, свободу действий которых ограничивают хронические раны, требующие постоянного внимания и затратного лечения.
Благодарю за внимание, оставайтесь любопытствующими и хорошей всем рабочей недели, ребята. :)
Немного рекламы
Спасибо, что остаётесь с нами. Вам нравятся наши статьи? Хотите видеть больше интересных материалов? Поддержите нас, оформив заказ или порекомендовав знакомым, облачные VPS для разработчиков от $4.99, уникальный аналог entry-level серверов, который был придуман нами для Вас: Вся правда о VPS (KVM) E5–2697 v3 (6 Cores) 10GB DDR4 480GB SSD 1Gbps от $19 или как правильно делить сервер? (доступны варианты с RAID1 и RAID10, до 24 ядер и до 40GB DDR4).
Dell R730xd в 2 раза дешевле в дата-центре Maincubes Tier IV в Амстердаме? Только у нас 2 х Intel TetraDeca-Core Xeon 2x E5–2697v3 2.6GHz 14C 64GB DDR4 4×960GB SSD 1Gbps 100 ТВ от $199 в Нидерландах! Dell R420 — 2x E5–2430 2.2Ghz 6C 128GB DDR3 2×960GB SSD 1Gbps 100TB — от $99! Читайте о том Как построить инфраструктуру корп. класса c применением серверов Dell R730xd Е5–2650 v4 стоимостью 9000 евро за копейки?